LA GOUTTE EN POLYNÉSIE : OU EN EST-ON ?
La goutte est une maladie inflammatoire chronique fréquente qui résulte de dépôts de microcristaux d’acide urique se formant dans les articulations et les tissus environnants, après une période de production excessive d’acide urique dans le sang (hyperuricémie). Ces cristaux créent par la suite une inflammation articulaire (arthrite) extrêmement douloureuse.
Sans prise en charge médicale, les crises se répètent, et les articulations s’abiment par accumulation des cristaux.
PROGRAMME DE SANTE
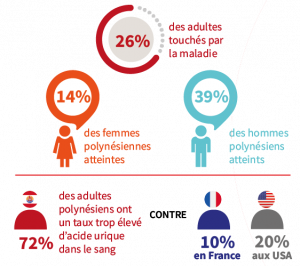
Une enquête épidémiologique* sur la prévalence de la goutte au fenua a été conduite en 2021 avec l’ISPF et la Direction de la Santé, auprès d’un échantillon représentatif de 2 000 foyers tirés au sort sur les cinq archipels. Cette enquête montre que la Polynésie française présente le taux de goutte le plus haut à l’échelle mondiale, avec 26% de la population du territoire concernée, soit 52 110 patients. En comparaison, la prévalence de la maladie en Nouvelle-Calédonie n’est que de 3,3%, de 3,9% aux Etats-Unis et oscille entre 0,4 et 3% en Europe. L’étude montre également que près de 72% des adultes polynésiens, soit 128 000 personnes, ont un taux élevé d’acide urique dans le sang, un indicateur témoignant d’une prédisposition à développer cette maladie.
*(source Pascart T, Wasik K, Chune V, Torterat J, Prud’homme N, Graf S, et al. Prévalence de la goutte :
un record mondial dont la Polynésie française se passerait bien. Rev Rhum 2021; 88 : A39–40. https://doi.org/10.1016/j.rhum.2021.10.057.)
QUESTIONS
La goutte se manifeste par la survenue de poussées inflammatoires articulaires très douloureuses appelées « crises de goutte ». Celles-ci se déclenchent lorsque le taux d’acide urique s’élève, se solidifie, puis cristallise.
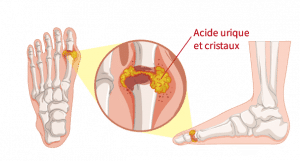 |
L’acide urique qu’est-ce que c’est ? L’acide urique est un composé organique naturellement fabriqué par le corps, en réponse à notre alimentation. Il est présent dans le sang sous forme liquide et rejoint les reins pour être éliminé dans les urines. Quand l’organisme en fourni en trop grande quantité ou ne parvient pas à l’éliminer correctement, il sature le sang et forme des cristaux microscopiques qui se déposent dans et autour des articulations. Le système immunitaire qui les identifie comme des agresseurs, réagit en déclenchant son système de défense. C’est ce qui provoque la crise de goutte. |
 |
|
L’acide urique qu’est-ce que c’est ? |
Si elles ne sont pas prises en charge, les crises se répètent, les articulations s’abîment, les cristaux s’accumulent et des poussées inflammatoires douloureuses (appelés tophus) au niveau des articulations se manifestent par l’apparition sous la peau de nodules fermes et volumineux. A répétition, les crises peuvent engendrer des complications rénales (comme des calculs rénaux) et cardiovasculaires (comme un infarctus du myocarde).
Ces crises peuvent être évitées. En effet des symptômes évocateurs s’observent généralement plusieurs heures avant le déclenchement de la crise de goutte. Ils se caractérisent par la douleur modérée d’une articulation, avec des sensations de picotements et d’inconfort dans la zone concernée. La reconnaissance de cette phase par le patient est primordiale car elle peut lui permettre de prendre un traitement anti-inflammatoire dès le début des symptômes et ainsi éviter son déclenchement.
Plusieurs signes permettent de reconnaître une crise de goutte :
– Une crise articulaire soudaine en fin de nuit
– Des crises au niveau des jambes, et plus généralement sur le coup-de-pied, la cheville ou l’articulation de la base du gros orteil.
– L’articulation atteinte est rouge, gonflée, chaude, volumineuse et très douloureuse au moindre effleurement.
– De la fièvre et quelques frissons peuvent être associés.
Dans le monde, la goutte est plutôt considérée comme une maladie des personnes de plus de 50 ans, qui touche en moyenne 8 fois plus les hommes que les femmes.

Dans la moitié des cas, la goutte se déclare au niveau du gros orteil et dans 30 % des cas dans le genou. Il est rare qu’elle atteigne les chevilles, et encore plus rarement le haut du corps. Les cas de goutte au niveau de la hanche sont rarissimes.
Les principaux facteurs favorisant la goutte sont :
– La génétique (l’hérédité) et l’âge
– L’association à d’autres maladies chroniques
– Les habitudes alimentaires, la surconsommation de sodas ou d’alcool
– Le surpoids et la sédentarité
– Le diabète
– L’insuffisance rénale
– Le syndrome métabolique (excès de graisse à l’intérieur du ventre) et l’obésité
– L’hypertension artérielle
– L’hyperlipidémie (augmentation de graisses dans le sang)
Par ailleurs les personnes atteintes de goutte encourent un risque accru de développer d’autres problèmes de santé comme : l’hypertension, le diabète, les maladies cardiovasculaires et/ou des maladies rénales. Une alimentation trop riche en purines (viande rouge, abats, crustacés, poisson gras) et une consommation excessive de sodas et/ou d’alcools (forts et bières) favorisent grandement l’apparition de la goutte.
Pour diagnostiquer la goutte, le professionnel de santé peut observer les symptômes ou signes cliniques de la maladie. Généralement, les symptômes sont assez évocateurs. Le médecin peut aussi effectuer une ponction par aspiration du liquide de l’articulation atteinte pour vérifier la présence de microcristaux d’acide urique (MAU) et ainsi confirmer le diagnostic. Le rhumatologue est le médecin spécialiste de la goutte.
Le traitement de la goutte vise à soulager les symptômes aigus et à prévenir les crises futures. Il comprend :
– Des anti-inflammatoires non stéroïdiens (AINS). Ceux-ci sont généralement les médicaments de premiers choix pour diminuer la douleur liée à la crise.
– Des traitements hypo-uricémiant pour freiner la fabrication de l’acide urique dans le sang ou favoriser son élimination. Ce type de médicament est particulièrement approprié pour diminuer de façon durable le taux d’acide urique circulant dans le sang (uricémie) chez la personne atteinte de goutte dès lors qu’elle ne souffre pas d’insuffisance rénale. Le processus est simple : en réduisant le taux d’acide urique, le traitement hypo-uricémiant va désaturer le sang de son acide urique pour permettre aux cristaux déjà formés dans les articulations et les tissus environnants de se dissoudre. Une fois tous dissous, il ne peut plus y avoir de crise.
Pour éviter que les crises reviennent, le patient doit maintenir ce traitement sur le long cours et adopter un régime alimentaire adapté. La dose de médicament sera adaptée au taux d’acide urique dans le sang.
– D’autres traitements peuvent aussi être prescrits en cas de crises de goutte récidivantes (au minimum deux fois par an). Ce type de médicament a pour but de maintenir une uricémie en dessous du point de saturation de l’urate de sodium qui vont dissoudre les cristaux d’acide urique.
A noter que ces médicaments peuvent au début du traitement provoquer des crises de goutte aiguës qui justifient de prendre dans les premiers mois un traitement préventif de l’inflammation
 |
 |
Pour accompagner efficacement le traitement de fond, qui est primordial pour réduire le risque de crises de goutte, il est important de limiter :
– Sa consommation d’aliments riches en purines (viandes rouges, crustacés, poissons gras, aliments qui contiennent du sirop de maïs (SMHTF). Exemple, ketchup, sauce barbecue, fruits en conserve, crème glacée, plats préparés congelés, boisson énergisante, soda, bonbons, céréales…
– L’alcool et les boissons sucrées
A l’inverse, il est recommandé :
– De boire suffisamment d’eau et/ou de liquides non sucrés
– De consommer des aliments riches en vitamine C, de préférence locaux (comme le poivron, la papaye, l’orange, le citron, la mangue etc.), des légumes verts et des aliments riches en fibres (taro, patate douce, haricot vert…) pour aider à réduire le taux d’acide urique dans le sang.
– De pratiquer une activité physique régulière.
VOS QUESTIONS
SUR L’ALLAITEMENT
D’après l’Organisation Mondiale de la Santé (OMS), l’allaitement maternel est « l’un des moyens les plus efficaces de préserver la santé et d’assurer la survie de l’enfant ».
C’est pourquoi l’OMS recommande un allaitement maternel exclusif jusqu’aux 6 mois du nourrisson.
Le lait maternel contient tous les nutriments dont un nourrisson a besoin pendant les six premiers mois de sa vie.
Cela correspond aux besoins nutritionnels du bébé, tant en quantité qu’en qualité.
Il apporte des éléments protecteurs anti-infectieux en attendant que le système de défenses du bébé devienne fonctionnel.
La composition du lait maternel varie et évolue constamment :
- du 1er au 5ème jour : colostrum, épais et jaune foncé, très riche en protéines et sels minéraux et pauvre en glucides et lipides
- du 6ème au 10ème jour : lait de transition
- à partir du 10ème jour : lait mature, liquide très clair, riche en glucides et lipides et pauvre en protides et sels minéraux
L’allaitement mixte signifie que le bébé reçoit du lait maternel et du lait en poudre.
L’Organisation Mondiale de la Santé recommande un allaitement exclusif pendant les six premiers mois de la vie du nourrisson.
Un nouveau-né a besoin d’autant de tétées que nécessaire. Son rythme est propre à lui-même.
Les besoins du nouveau-né augmentent parallèlement à sa croissance et définissent son propre rythme (8 à 12 tétées par 24h dans les premières semaines de vie).
Son dos doit être soutenu et permettre de présenter le mamelon bien en face de la bouche du bébé. L’oreille, l’épaule et la hanche du bébé doivent être alignées. Le bébé doit être positionné face à sa maman « pito contre pito ». Cela évitera les fissures ou crevasses au niveau des mamelons.
Il faut boire à sa soif : de l’eau, des jus extraits de fruits frais, des tisanes …
Le café, le thé peuvent être consommés de façon modérée.
Les boissons énergisantes sont fortement déconseillées.
L’alcool et les toxiques sont interdits, et le tabac est très fortement déconseillé à la femme qui allaite. Ils passent dans le lait maternel et sont nuisibles au bébé.
Aucun médicament ne doit être pris sans avis médical. En cas de maladie, la mère qui allaite doit consulter son médecin et l’informer qu’elle allaite et qu’elle souhaite poursuivre son allaitement.
En cas de désaccord, ces heures sont placées au milieu de chaque période.
Article Lp. 1243-3 : http://www.servicedutravail.gov.pf/spip.php?article270
“…Mon bébé est nourri au sein et il a souvent la diarrhée…”
“…Dois-je peser mon bébé tous les jours ? …”
“…Est-ce que mon bébé a faim à chaque fois qu’il pleure?…”
“…Mes seins sont trop pleins et me font mal…”
“…Mes mamelons sont douloureux…”
”…Mon bébé a trois semaines et il réclame plus souvent qu’avant…”
Toutes les structures de santé (dispensaires, postes de soins, hôpitaux…)
Les cabinets de Sages-Femmes du libéral.
Les cabinets privés ou cliniques (médecins généralistes, spécialistes…)





